이상수의 health policy insight
[Health Policy Insight 209회]
독일 입원환자 케어의 신의료기술의 보험급여:
혁신적 지불보상에 대한 요인 분석

Medtronic North Asia
(Korea and Japan)
대외협력부 전무
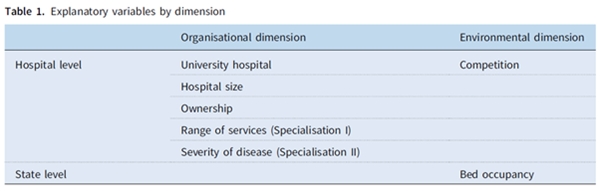
의료기술의 보험급여(reimbursement)는 헬스케어의 기술 이용도에 중추적 역할을 하지만 규정의 특정한 설계는 기술 종류에 따라 다르며 일반적으로 외래와 입원 케어 간 차이가 있다. 병원은 대다수 의료시스템에서 지출의 가장 높은 비중을 차지하여 입원 환자 케어에서 기술 채택이 시스템 관점에서 높은 관련성을 보인다. 입원환자 케어에서 개별 의료기술 이용도에 대한 즉각적인 의사결정은 병원 수준에서 취해지는데, 겉보기에 동일한 질환의 경우 일부 의료공급자가 신기술을 채택하지만 다른 의료공급자는 그렇지 못하다. 포괄수가제(diagnosis-related groups, DRGs) 하에서 기술 도입시 시간 부족으로 인해 현재 건강보험 적용을 받지 못하는 기술에 대한 재정적 불이익(financial disincentives)의 균형을 맞추기 위해 정책입안자는 특정 혁신기술에 비용중립적으로 재정을 투입하기 위한 추가 지불수단을 이용한다. 많은 "혁신 지불보상(innovation payments)"은 서비스를 제공하는 모든 병원에 지불되지 않고 협상을 기반으로 하는 일부 의료공급자에게만 지급된다. 비용 이상치(cost outliers)에 대한 별도의 지불보상과 자금 조달의 경우에 특히 그러하다. 조직이 특별한 환경에 놓여있을 때 독일의 급성기 입원 케어에 대한 혁신 지불보상 계약과 관련된 병원과 주 차원의 요인을 파악하고자 했다.
독일의 병원은 편익(benefits)이 체계적으로 평가되기 전에 신기술을 사용할 수 있으나 이것이 사용에 대해 보험급여를 의미하지는 않는다. 새로운 시술코드가 설정된 시간과 새로운 포괄수가를 만들기 위한 데이터 이용가능성에 따라 신기술이 포괄수가 분류에 통합될 때까지 약 3년이 소요된다. 이러한 시간 간극(time lag)이 잠재적으로 유익한 신기술 채택을 저해할 수 있음을 인식하여 독일의 정책입안자는 포괄수가제 시스템을 보유한 많은 국가와 마찬가지로 가격이 입원환자 케어에서 기존 포괄수가제 보상액을 초과하는 경우, 일부 신기술에 대한 추가 자금을 제공하기 위해 혁신 지불보상 시스템(innovation payment system)을 개발했다. 이 시스템은 2005년에 설립되었고 '새로운 진단 및 치료법(New Diagnostic and Treatment Methods)'이라는 독일 약어(Neue Untersuchungs und Behandlungsmethoden, Section 6(2) KHEntgG, Hospital Payment Act) 이름을 따서 명명된 소위 'NUB 지불보상'을 포함한다. 국제적 시각에서 볼 때, NUB 지불보상은 포괄수가제와 별개의 추가 자금지원(즉, 행위별 수가제 기반의 지불보상)과 지역적으로 협상되는 지불보상으로 분류할 수 있다. NUB 지불보상을 국제적으로 다른 용어로 인해 '혁신 지불보상(innovation payments)'으로 명명한다.
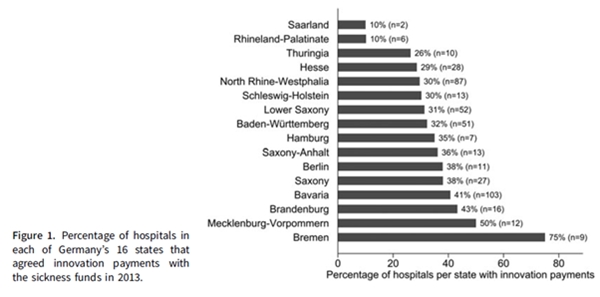
혁신 지불보상을 받기 위한 절차는 2단계로 구성된다. 첫번째 단계에서 병원은 독일 병원보상시스템연구소(German Institute for the Hospital Remuneration System; InEK, Institut für das Entgeltsystem im Krankenhaus)에 요청서를 제출한다. 요청서에 병원은 (1) 환자에게 유익한 신기술 및 특징, (2) 치료받는 환자, (3) 추가 인력 및 재료비, (4) 신기술 비용이 기존 포괄수가에 의해 적절히 보상되지 않는 사유를 기술한다. InEK 가 신기술이 혁신 지불보상 기준을 충족한다고 판단하면 '상태 1(Status 1)' 기술을 지정한다. 두번째 단계에서 병원은 차후 건강보험 대표와 지불보상을 협상하는데, 병원과 병원이 위치한 주의 건강보험의 연간 예산 협상의 일환 또는 별도로 개최된다. 그러나 건강보험은 지불보상에 동의할 의무는 없다. 협상된 예산과 혁신 지불보상은 해당 병원에서 치료받는 모든 피보험자에게 유효하다; 이것은 모든 법정 건강보험(statutory health insurances) 뿐만 아니라 모든 민간건강보험(private health insurances)에 해당한다. 협상 승인을 얻은 지불보상 요청 가운데 40%가 궁극적으로 건강보험과 성공적으로 지불보상에 동의했다고 추정된다. 병원은 재정적인 이유 뿐만 아니라 병원의 혁신성을 위한 마케팅 도구로서 혁신 지불보상을 중요시한다. 독일의 혁신 지불보상은 연방법에 의해 규제되지만, 독일의 16개 연방 주마다 각기 다르게 시행된다. 병원 계획수립 및 자금조달에 대한 의사결정은 연방정부보다는 주정부의 책임이다. 병원 운영비용은 주로 법정 및 민간건강보험자가 지급하는 포괄수가제 지불보상으로 충당되며 자본 투자는 주로 주 예산에서 충당된다. 혁신 지불보상 협상을 담당하는 건강보험 대표는 주마다 다르다. 독일 병원들은 주정부의 재정 및 정치적 맥락에 따라 운영된다.
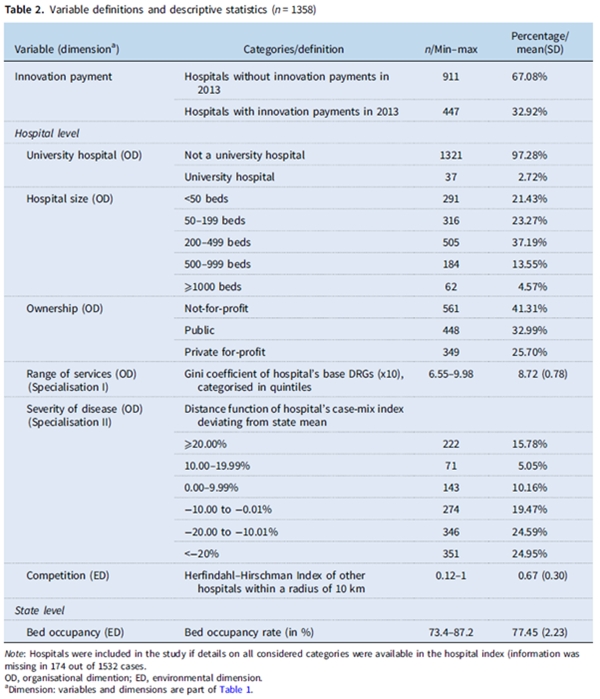
의료시스템의 성공을 위한 하나의 기준은 혁신 능력이다. 의료정책 수립은 보험급여 의사결정과 가격 결정 메커니즘에 따라 혁신적인 의료기술의 환자 접근성, 안전성 및 질의 균형을 유지한다. 일시적 혁신 지불보상 시행은 현행 DRG 시스템에 통합된 기술과 비교하여 보다 새로운 더 고가의 기술을 사용하기 위해 전향적 지불보상시스템의 불이익을 균형 잡기 위한 것이다. 연구 결과 조직 및 환경 차원의 특정 특성을 지닌 병원이 다른 병원보다 추가 자금 조달원으로서의 혁신 지불보상에 접근할 가능성이 더 높다. 대형의 대학병원이고 경쟁이 치열한 지역에 위치한 병원일수록 혁신 비용보상을 받을 확률이 더 높았다. 병원 규모 영향에 대한 한가지 설명은 대형병원이 의료 재정 및 성과에 능숙한 직원을 더 고용하여 혁신 지불보상을 요청하는 정교한 프로세스를 용이하게 하는 능력에서 찾을 수 있다. 소형병원의 경우, 이러한 과정을 피하고 적절한 보험급여 없이 예외적인 경우에만 신기술을 사용하는 것이 더 효율적일 수 있다. 더욱이 대형 대학병원은 혁신 지불보상을 협상할 수 있는 힘이 더 크다. 대학병원은 주별 법에 명시되어 있듯이 교육 및 연구 활동을 수행하도록 위임받았다. 혁신 지불보상과 병원 인근의 경쟁수준 간의 양(positive)의 관계는 경쟁 병원의 존재가 새로운 시술과 기술을 제공하는 인센티브로 작용할 수 있음을 제시하는데 의료서비스에 대한 수요와 이용이 공급과 함께 증가한다는 개념을 보완환다. 한 가지 설명은 혁신 지불보상이 마케팅 도구로서 역할을 하여 병원이 지역 경쟁병원과 차별화될 수 있다는 것이다. 독일 헬스케어 시스템에서 경쟁을 촉진하는 것이 명백한 정치적 목표이기 때문에, 이러한 효과는 지불보상 수단의 의도된 결과로 분류할 수 있다.
흥미롭게도 환자구성(case-mix)을 조정한 후, 혁신 지불보상을 받는 기회는 비영리 병원보다 민간 영리병원의 경우 다소 적었다. 그러나 회귀(regression)가 환자구성지표(case-mix index)에 맞춰 조정되지 않은 경우, 민간병원은 혁신 지불보상을 더 빨리 채택하는 것으로 나타나는데, 이는 실제로 더 큰 평균 환자구성 때문이다. 전반적으로 조직 차원(예를 들어, 대학병원 여부, 병원 크기)과 환경 차원(예를 들어, 경쟁, 침상점유율) 변수가 혁신 지불보상 협상과 관련이 있었다. 특히, 경쟁이 적은 농촌지역과 낮은 침상점유율 병원은 경쟁이 치열하고 침상점유율이 높은 지역의 병원과 같은 방식으로 신기술을 채택하지 않았다. 신기술에 대한 환자 접근성은 경쟁이 적은 농촌지역과 소형 병원에서 제한된다.
병원은 새로운 의료기기의 사용과 관련된 불확실성과 위험(가령, 제한적인 술기와 경험부족이 환자 및 사용자에게 위험을 초래할 수 있음)으로 혁신을 하지 않을 수 있다. 변수의 효과는 정치적으로 바람직할 수 있다: 대형병원과 연구중심의 혁신 지불보상을 받은 병원. 초기 시점의 새로운 치료법 시험에 대한 책임과 정교한 의료 계층과 구조로 인해 신기술이 대형 및 대학병원에서 이용되고 보험급여가 된다면 환자 안전은 평균적으로 더 높아진다. 또한, 한 기관에서 신기술을 자주 사용하면 부작용과 위험이 더 빨리 드러날 수 있다. 유럽연합에서 의료기기의 시장접근성 요건이 상대적으로 낮기 때문에 이는 특히 그러하다. 혁신 지불보상을 통해 보험급여가 제공되는 동안 안전성 및 효과성 측면에서 환자 가치와 관련하여 신기술을 어떻게 평가해야 하는지에 대한 질문이 제기된다. 독일 정부는 2016년부터 혁신 지불보상이 요구되는 특정 시술에 대해 초기 편익 평가(early benefit assessment)를 실시했다. 연방 공동위원회(federal joint committee)는 '고위험(high-risk)' 의료기기 - 가령, 위험 등급 IIb/III 의료기기 또는 새로운 이론적 과학 개념을 보여주는 능동 이식형 의료기기(active implantable medical devices) - 를 사용하여 고도의 침습적 시술에 대한 임상 효과, 위험 및 잠재력을 평가하고 환자 가치가 충분히 입증되었는지 여부를 결정한다.
| 시사점
|
출처: The reimbursement of new medical technologies in German inpatient care: What factors explain which hospitals receive innovation payments?
Ex P, Vogt V, Busse R, Henschke C. Health Economics, Policy and Law (2019), doi:10.1017/S1744133119000124
* 본 컬럼은 의료기기를 비롯한 헬스케어 분야의 국내외 학회지에 발표된 논문 및 연구보고서 등을 살펴봄으로써 우리나라 의료기기 관련 보건의료정책 마련에 통찰력을 제공하기 위한 목적으로 매주 발표됨

